Jan. 31, 2023 | Pressemitteilungen
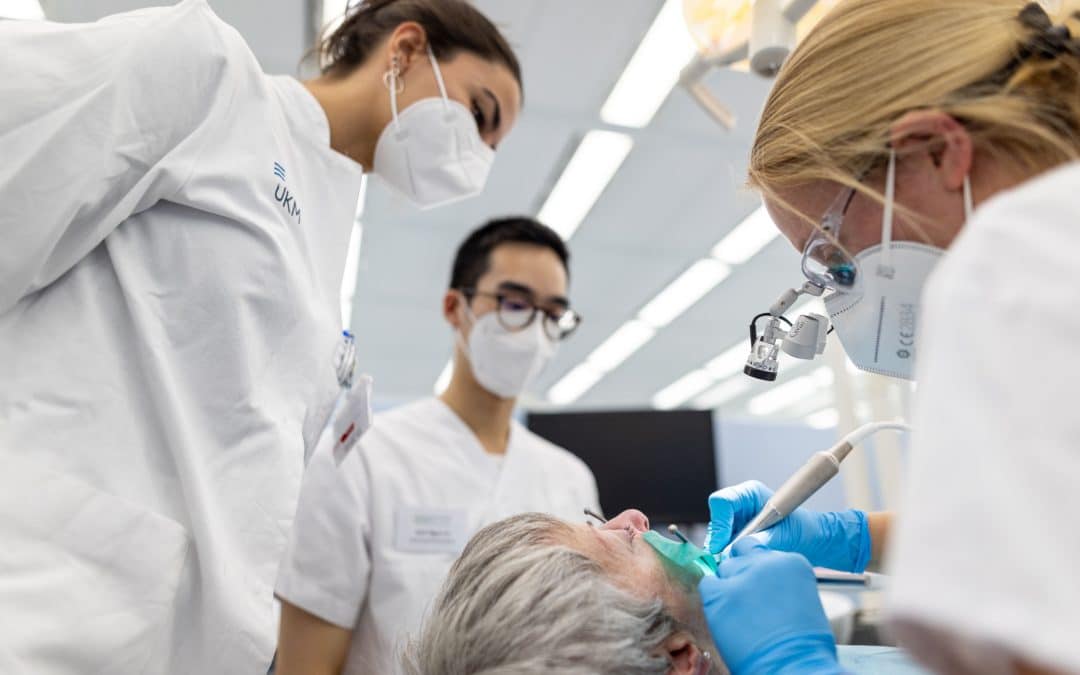
Bild: Studentin Jule König während einer Wurzelkanalbehandlung – Zahnärztin Dr. Laurentia Schuster (l.) und Assistenz Anh Gnoc Le begutachen ihre Arbeit (Foto: WWU / P. Leßmann).
Weniger Kosten bei mehr Geduld
Münster (mfm/mw) – Studierendenbehandlung? „Mein erster Gedanke dazu war ein Studierender, der auf dem Zahnarztstuhl sitzt. An einen studentischen Behandelnden habe ich nicht gedacht“, sagt Dieter Eich. Der Rentner wird gerade von angehenden Zahnärztinnen und Zahnärzten mit einer Totalprothese, volkstümlich: den „Dritten“, versorgt. Über 150 Studierende der Westfälischen Wilhelms-Universität (WWU) Münster behandeln pro Semester in der Uni-Zahnklinik in den vier Kursen der Zahnersatzkunde und Zahnerhaltung. Auch wenn es einen internen „Pool“ der Klinik gibt, benötigen die Studierenden ständig neue Patientinnen und Patienten mit insuffizientem Zahnersatz, erneuerungsbedürftigen Füllungen sowie ähnlichen Problemen. Für Interessierte winken Preisnachlässe: Die Medizinische Fakultät der WWU unterstützt die Studierendenbehandlung mit Preisnachlässen auf die zahnärztlichen und zahntechnischen Leistungen.
Zahnärztinnen und Zahnärzte müssen, wenn sie in den Beruf einsteigen, nicht nur theoretisch ausgebildet, sondern auch fit für die Praxis sein. Dieses auch in der Approbationsordnung festgeschriebene Ziel ist ohne die unmittelbare Behandlung von echten Patientinnen und Patienten nicht umsetzbar. „Zahnmedizin ist ein hochgradig praxisorientiertes Studium“, erklärt die Direktorin der Poliklinik für Prothetische Zahnmedizin des Universitätsklinikums Münster, Prof. Petra Scheutzel. „Im Mittelpunkt steht die Arbeit am Menschen. Da die ‚passenden‘ Patientinnen und Patienten aber nicht immer in benötigter Zahl zur Verfügung stehen, schafft die Universität einen zusätzlichen Anreiz durch ermäßigte Behandlungskosten“.
Wer dieses Angebot nutzt, wird nicht zu einer Art „Experimentierkaninchen“: Zum einen haben alle Behandelnden in drei Jahren Ausbildung bereits ihr Können unter Beweis gestellt und verfügen über umfangreiche theoretische und praktische Kenntnisse. Erst ab dem siebten Semester – und dann bis zum Examen im zehnten Semester – versorgen die Studierenden die Patientenschaft in mehreren Fachdisziplinen der Zahnmedizin. „Das erfolgt immer unter Aufsicht“, betont Scheutzel. Hinter jeder Zahnmedizinerin und jedem Zahnmediziner in spe steht auch mindestens eine Zahnärztin oder ein Zahnarzt – meist in der Behandlungsbox nebenan. Die einzelnen Schritte werden kleinteilig nach dem Vier-Augen-Prinzip kontrolliert. „Gerade ängstlichere Hilfesuchende fühlen sich über die stufenweise Abfolge der Behandlung mehr integriert und einbezogen“, erklärt Studentin Jule König während einer Wurzelkanalbehandlung im 7. Semester.

Bild (v.l.): Der betreuende Zahnarzt Dr. Nico Peter Schwarzbach gibt den Studierenden Amelie Zipser und Nick Paßlack sowie dem „Klinik-Profi“ Dieter Eich Tipps für das Einsetzen der neuen „Dritten“ (Foto: WWU / P. Leßmann).
Weitere Vorteile des universitären Ausbildungsbetriebes: Die technische Ausstattung ist auf dem neuesten Stand, und die Patientinnen und Patienten erwartet eine Behandlung nach aktuellem wissenschaftlichem Erkenntnisstand. Zum Behandlungsspektrum der klinischen Kurse gehören unter anderem Füllungstherapie, Inlays, Onlays, Teilkronen aus Keramik oder Gold, Wurzelkanalbehandlungen, Prophylaxe-Maßnahmen, festsitzender und herausnehmbarer Zahnersatz wie Kronen, Brücken, Teleskoparbeiten, Teil- sowie Vollprothesen. Leistungen mit hohem Zuzahlungsanteil wie Kunststofffüllungen, Wurzelkanalbehandlungen oder Zahnersatz können durch die Bezuschussung der Studierendenkurse stark vergünstigt angeboten werden.
Einziges Manko: Die Behandlung in der Uni-Zahnklinik nimmt infolge des Vier-Augen-Prinzips und ausführlicher Besprechungen aller Arbeitsschritte mehr Zeit in Anspruch als ein Besuch bei niedergelassenen Berufskollegen. Wer diesen höheren Zeitaufwand nicht scheut, kann sich nach vorheriger Anmeldung in der Klinik vorstellen (Telefon: 0251-83-45500). Berücksichtigt werden können solche Patientinnen und Patienten, deren zahnmedizinische Befunde sich für eine Behandlung in der studentischen Ausbildung eignen. In einer Eingangsuntersuchung und Beratung wird jeder Einzelfall geprüft.

Jan. 27, 2023 | Pressemitteilungen
Bild: Er habe die Geburtshilfe am UKM nicht nur weiterentwickelt, sondern nachhaltig geprägt, sagten Prof. Alex W. Friedrich (r., Ärztlicher Direktor) und Thomas van den Hooven (l., Pflegedirektor) heute beim Abschied von Prof. Walter Klockenbusch, hier gemeinsam mit seinem langjährigen Kollegen und Co-Leiter der Geburtshilfe, Prof. Ralf Schmitz (2.v.r.).
Die Karriere vom Krankenpfleger zum ärztlichen Leiter der Geburtshilfe ist keine ganz alltägliche. Und zu dieser besonderen Geschichte passt auch, dass Prof. Walter Klockenbusch in der Geburtshilfe eben genau an dem Ort im UKM (Universitätsklinikum Münster) wirkte, an dem er selbst vor 66 Jahren das Licht der Welt erblickte. Zum Monatsende geht der vielfach ausgezeichnete Mediziner für Risikogeburten in den Ruhestand.
Münster (ukm/maz) – Es war sein letzter Dienst im Kreißsaal, mehr als 20.000 Geburten hat er begleitet – mit viel Herzblut, das war am Donnerstag auch beim letzten Einsatz von Prof. Walter Klockenbusch im Kreißsaal der UKM Geburtshilfe zu spüren. „Es war und ist ein Privileg, in solch einem Bereich der Medizin, der mit vielen positiven, oft überwältigenden Momenten besetzt ist, arbeiten zu können“, sagt der 66-Jährige. Auf diesen letzten Dienst, in dem er noch einmal eine werdende Mutter mit schwerer Präeklampsie (sog. Schwangerschaftsvergiftung) gemeinsam mit dem Hebammen-Team bei der Geburt begleitete, hat er sich zwar lange vorbereitet, emotional wurde es dennoch. „Es sind ganz unterschiedliche Geschichten, die mir durch den Kopf gehen, die Geburtshilfe ist ein sehr breites Spektrum. Darunter sind viele besondere Erlebnisse und das Schöne ist, dass eine Geburt nie Routine wird, dass jedes Mal eine Freude im Raum ist, die irgendwie neu ist“, erzählt Klockenbusch. „Aber es gibt auch die andere Seite, wo vielleicht ein krankes Kind geboren wird, was man vorher nicht weiß. Oder dramatische, mitunter auch tödliche Verläufe bei Frühchen oder auch Müttern, auch wenn ich letzteres in meiner 35-jährigen Laufbahn zum Glück nur äußerst selten erlebt habe.“ Das alles habe ihn geprägt; nichts im Leben sei selbstverständlich, durch die Arbeit in der Geburtshilfe habe er oft einen anderen, dankbaren Blick auf Dinge.
„Prof. Klockenbusch hat die Geburtshilfe am UKM maßgeblich geprägt und weiterentwickelt und wir sind sehr dankbar für das große Engagement, mit dem er sich gemeinsam mit seinem Team für Zertifikate wie ,Babyfreundliche Geburtsklinik‘ und das Spezialgebiet der Risikoschwangerschaften und -geburten eingesetzt hat“, sagt Prof. Alex W. Friedrich, Ärztlicher Direktor des UKM.
Auch wenn es ihm nicht leichtfällt, loslassen muss Walter Klockenbusch zum Monatsende trotzdem. Vor allem das gut aufgestellte Team mit der heute längst nicht mehr selbstverständlichen, großen Beständigkeit gibt ihm ein gutes Gefühl. Möglicherweise hat im Miteinander zwischen den ärztlichen Kolleginnen und Kollegen, den Pflegenden und den Hebammen sein eigener Werdegang geholfen: Klockenbusch ist selbst ausgebildeter Krankenpfleger, schrieb sich erst 1979 für das Medizinstudium ein. Bevor er 1998 zum UKM kam, war er zehn Jahre an der Uniklinik Düsseldorf, wo er nicht nur seine Facharzt-Ausbildung machte, sondern auch habilitiert wurde. Hier in Münster leitet er seit vielen Jahre die UKM Geburtshilfe, setzte sich für mehr Zusammenarbeit mit den angrenzenden Disziplinen der Pädiatrie und Anästhesie ein, sorgte für eine Modernisierung der geburtshilflichen Station und unterstützte früh den Ausbau der Pränatalmedizin, um den sich federführend sein Kollege Prof. Ralf Schmitz kümmert, mit dem er seit 2017 eine Doppelspitze bildet. Ab Februar übernimmt Schmitz die alleinige Leitung der UKM Geburtshilfe, mit Dr. Mareike Möllers als leitende Oberärztin sowie den Oberärztinnen Dr. Janina Braun, Chiara De Santis und Dr. Kathrin Oelmeier hat er sehr erfahrene und langjährige Kolleginnen an seiner Seite.
Für Walter Klockenbusch stehen ab März neben der Familie auch seine Leidenschaften als Chorsänger und Läufer mehr im Fokus. Sein berufliches Kapitel schließt dabei mit dem viel zitierten lachenden und weinenden Auge etwas weniger ungewöhnlich, als es begonnen hat. „Ich bin zufrieden, wie meine Karriere gelaufen ist und freue mich auf das, was jetzt kommt“, so Klockenbusch. „Aber es fällt mir auch nicht leicht. Die Geburtshilfe habe ich immer geliebt!“

Jan. 24, 2023 | Pressemitteilungen
Bild: Prof. Michael J. Raschke ist als Klinikdirektor der Klinik für Unfallchirurgie einer der beiden medizinischen Experten im UKM-OnlineTalk zum Thema Alterstraumata. (Foto: Tobia Tanzyna)
Wenn die Knochen müde werden
Jeder möchte im Alter möglichst lange mobil bleiben. Allerdings werden die Knochen eben nicht jünger: Osteoporose macht sie brüchig und das erfordert im Falle eines Knochenbruchs eine andere Versorgung als bei Jüngeren. Auch die Sterblichkeit ist nach einem Schenkelhalsbruch hoch. Die Experten für Alterstraumatologie finden sich am UKM (Universitätsklinikum Münster) in der Klinik für Unfall-, Hand- und Wiederherstellungschirurgie. Klinikdirektor Prof. Michael J. Raschke und Oberarzt Privat-Dozent Dr. Steffen Roßlenbroich stehen am Dienstag, 31. Januar, live ab 18 Uhr im UKM-OnlineTalk auf YouTube Rede und Antwort.
Münster (ukm/aw) – Es ist der traurige Klassiker unter den Verletzungen im Alter: Ein an sich rüstiger älterer Mensch stürzt, bricht sich einen Oberschenkelhalsknochen – und plötzlich ist alles anders. Die Schenkelhalsfraktur ist die häufigste Verletzung von Patient*innen im Alter, doch auch das Risiko für andere muskoloskelettale Verletzungen wächst „Ob Becken, Wirbel oder Ellenbogen: Die Versorgung von Knochenbrüchen muss altersgerecht sein und in erster Linie gilt es, schnell zu handeln“, sagt Prof. Michael J. Raschke: „Fast 40 Prozent der Patient*innen mit Schenkelhalsfraktur versterben innerhalb des ersten Jahres nach dem Unfall, weil sie nicht mehr auf die Beine kommen, gebrechlich und pflegebedürftig werden. Vorerkrankungen von Herz, Nieren oder Lunge erhöhen dann das Sterberisiko.“
Doch auch bei jüngeren Menschen verläuft die Knochenheilung im Fall eines Bruchs nicht immer glatt. Knocheninfektionen (Osteomyelitis) oder andere Faktoren, die die Heilung der Bruchstelle verzögern, können problematisch werden. Den Behandelnden stehen verschiedene Möglichkeiten von Wachstumsfaktoren, beschichteten Implantaten und Stoßwellentherapie zur Verfügung, um das Knochenwachstum wieder anzuregen.
UKM-OnlineTalk:
Thema: „Alterstraumata und schlecht heilende Knochenbrüche“
Daturm: Dienstag, 31. Januar
Uhrzeit: 18.00 Uhr live via YouTube gestreamt
Die Zuschauer können dazu ihre Fragen einreichen: Entweder im Vorfeld per Mail an ukm-onlinetalk@ukmuenster.de oder live im Chat via YouTube. Weitere Informationen finden Sie auch unter www.ukm-onlinetalk.de.

Jan. 17, 2023 | Pressemitteilungen
Bild: Auch am UKM bemerkt man einen deutlichen Rückgang bei den Organspenden. „Das liegt aber nicht nur in der Pandemie begründet“, so Dr. Jan Englbrecht, Transplantationsbeauftragter des UKM (Universitätsklinikum Münster).
Pandemie sorgt für rückläufige Spendezahlen
Münster (ukm/aw) – Bundesweit ist laut der Deutschen Stiftung Organtransplantation (DSO) von Januar bis November 2022 im Vergleich zum Vorjahr die Zahl der postmortalen Organspender in Deutschland um 7,0 Prozent zurückgegangen. Auch am UKM bemerkt man einen deutlichen Rückgang bei den Organspenden. „Das liegt aber nicht nur in der Pandemie begründet“, so Dr. Jan Englbrecht, Transplantationsbeauftragter des UKM (Universitätsklinikum Münster). Die in Umfragen häufig positiv geäußerte Einstellung zum Thema Organspende lässt sich leider bei der Spendebereitschaft der am UKM behandelten potenziellen Organspender nicht wiederfinden.
Herr Dr. Englbrecht, 2022 war kein gutes Jahr für die Organspende in Deutschland. Ein Rückgang von 7,0 Prozent bei den postmortalen Organspendern bundesweit. Wie stellt sich das in Zahlen am UKM dar?
Im vergangenen Jahr 2021 hatten wir insgesamt 10 Organspender, was gerade im Hinblick auf die Corona-Pandemie eine zufriedenstellende Anzahl war. Immerhin haben wir damit doppelt so viele Spenden wie 2020. In 2022 haben wir, allerdings nur fünf Organspenden realisieren können, was einen deutlichen Rückgang bedeutet.
War die Pandemie eine Ursache für den deutlichen Rückgang? Immerhin war der Einbruch bei den Organspendern laut DSO vor allem im ersten Quartal aufgrund der hohen Inzidenzzahlen mit beinahe 30 Prozent dramatisch…
Die Gründe für die insgesamt niedrigen Zahlen und den auch am UKM deutlichen Rückgang sind sicherlich multifaktoriell. Immerhin konnten wir 2021 ja trotz der da schon herrschenden Corona-Pandemie einen deutlichen Zuwachs an Organspendern realisieren. 2022 hat sich aber gegenüber dem Vorjahr die Kapazität der zur Verfügung stehenden Intensivbetten weiter reduziert. Da eine Organspende nur nach Feststellung des Hirntodes in Deutschland möglich ist, kann diese auch nur bei Patienten realisiert werden, die auf einer Intensivstation versterben. Wenn die absolute Zahl an intensivmedizinisch behandelten Patienten sinkt, sinkt logischerweise auch das Potenzial an möglichen Spendern. Hinzu kommt: Grundsätzlich ist die Realisierung einer Organspende ein extrem zeit- und personalaufwändiger Prozess. Die Coronapandemie und der generelle Mangel an Personal im Gesundheitswesen erschweren zusammengenommen die Möglichkeiten, eine Organspende zu realisieren.
Aus Ihrer Sicht: Warum schafft es Deutschland nicht dauerhaft, mehr Spendenbereitschaft zu generieren? Ist das nur ein Problem der Zustimmungslösung?
Deutschland hat traditionell sehr wenige Organspender, jährlich sind es ungefähr 11 pro 1 Mio. Einwohner. In Spanien z.B. werden weit über 30 Spender pro 1 Mio. Einwohner realisiert. Allerdings ist die Organspendekultur in Spanien auch eine ganz andere. Dort wird die Widerspruchslösung angewandt, d.h. ein Patient ist potenzieller Organspender, es sei denn, er hat sich zu Lebzeiten aktiv dagegen entschieden. Auch ist das Thema Organspende dort ein fester Bestandteil in der schulischen Ausbildung. Mein Eindruck ist, dass dort die Organspende eher als eine selbstverständliche Sache angesehen wird, quasi als Beitrag zu einer funktionierenden, sich gegenseitig unterstützenden Gesellschaft. In Deutschland ist dagegen das Thema Organspende teilweise negativ behaftet oder zumindest herrscht ein unausgesprochenes gesellschaftliches Agreement, lieber nicht darüber sprechen zu wollen.
Die erklärte Bereitschaft zur Organspende ist in Umfragen immer hoch, aber schlägt sich nicht in hohen Organspendezahlen nieder.
Es werden in Deutschland jährlich repräsentative Umfragen über die Einstellung der Bürger zur Organspende veröffentlicht. Danach haben weit über 80% eine eher positive Einstellung zur Organspende. Über 60% der Befragten geben dabei an, eine Entscheidung zur Organspende für sich selbst getroffen zu haben, und von diesen würden über 70% einer Spende zustimmen.
Leider sieht die Wirklichkeit im klinischen Alltag anders aus. Wir analysieren am UKM seit Jahren die Einstellung zur Organspende bei Patienten, die potenziell die Voraussetzungen erfüllen, Organspender werden zu können. 2021 hatten wir zirka 60 potenzielle Organspender. Nur in 19 Fällen (32%) gab es eine Zustimmung zur Organspende und nur in 10 Fällen (17%) konnte diese dann auch realisiert werden.
Bisher sind die Zahlen der bis November 2022 ausgewerteten Fälle ähnlich. Bei insgesamt 41 potenziellen Spendern gab es 14 Zustimmungen (34%) und nur 5 realisierte Spenden (12%).
Was sind die Gründe, dass der in Umfragen geäußerte Wille am Ende keine Realität wird?
Eines der Hauptprobleme ist sicherlich, dass die Zustimmungsraten zur Organspende im klinischen Alltag nur dann vergleichbar hoch sind wie in Umfragen, wenn der potenzielle Spender zu Lebzeiten auch wirklich selbst eine Entscheidung getroffen hat. Wenn Angehörige für den Spender entscheiden müssen, fällt die Zustimmung deutlich niedriger aus.
Leider hatten aber von den 60 potenziellen Spendern in 2021 weniger als 30% ihren Willen selbst festgelegt, in 2022 sogar unter 20%. Mehrheitlich müssen also immer noch Angehörige entscheiden, und diese Entscheidung fällt sehr häufig gegen eine Spende aus. weil einfach nie darüber gesprochen wurde.
Es fehlt also an eindeutiger Dokumentation? Und wenn ja, wie könnte diese erleichtert werden?
Die in Deutschland angewendete Entscheidungslösung kann nur gut funktionieren, wenn jeder in der Bevölkerung auch wirklich eine gut dokumentierte Entscheidung für sich selbst trifft. Hier ist auch die Politik gefragt. Die geplante Einführung eines Online-Registers, in dem man seine persönliche Entscheidung zur Organspende eintragen kann, wäre ein wesentlicher Schritt zu mehr Organspenden. Wenn der Wille des Verstorbenen nicht klar bekannt ist, entscheiden die Angehörigen überwiegend gegen eine Spende.
Was muss getan werden, um den wachsenden Bedarf an Spendeorganen perspektivisch bedienen zu können? Immerhin stehen hinter den Zahlen auf beiden Seiten menschliche Schicksale.
Jeder Einzelne muss motiviert werden, eine gut dokumentierte Entscheidung über den eigenen Organspendewillen zu treffen. Nur dann können die Spendezahlen langfristig steigen. Dabei sollte nicht außer Acht gelassen werden, dass man seinen Angehörigen eine extrem belastende Entscheidung überlässt, wenn man sich nicht selbst entscheidet. Eine Alternative wäre sicherlich die Einführung der Widerspruchslösung in Deutschland, so wie dies auch aktuell in der Schweiz entschieden wurde. Ich fürchte allerdings, dass wir in Deutschland noch weit entfernt sind von dieser Entscheidung. Eine Situation, die für alle Beteiligten, und insbesondere für diejenigen, die dringend auf ein Spenderorgan warten, sehr unbefriedigend ist.

Jan. 17, 2023 | Pressemitteilungen
Bild: Insgesamt 1750 Euro für das Pelikanhaus überreichte Iris Sohn nun an Dr. Martina Klein, Leiterin des Fundraisings der Alexianer.
Münster – Weitere 1750 Euro gehen auf das Spendenkonto Pelikanhaus am Clemenshospital der Alexianer. Das Geld kommt aus einem Budget für Weihnachtsgeschenke und wurde mit echter „Hand-Arbeit“ aufgestockt: Iris Sohn aus Gelsenkirchen vertreibt friseurexklusive Haarpflege der Marke „Kevin.Murphy“ an Partnersalons im Münsterland und am. Statt zum Fest Weihnachtsgeschenke an alle Mitarbeiter*innen zu verteilen, spendet sie bereits seit einigen Jahren für gute Zwecke.
Jährlich werden Vorschläge von den Partnersalons gesammelt. In diesem Jahr ging das Geld nach Münster: Anna-Sophia Papesch, Inhaberin des Salons „Miss Sophie“ am Alten Fischmarkt in Münster, schlug die Unterstützung des Pelikanhauses vor. Die frischgebackene Patentante, Iris Sohn, war sofort begeistert von der Idee. Sie sagt: „Es ist unheimlich wichtig, dass Familien die Möglichkeit haben, mit ihrem schwerkranken Kind zusammen zu sein.“
Mit einer „Weihnachtsengel-Aktion“ stockte Iris Sohn ihr Budget sogar noch auf. In zwei Wochen im Dezember besuchte sie mehrere Partnersalons, bot den Kunden Druckpunkt-Handmassagen an und wies dabei auf die Spendenaktion hin. 400 Euro kamen so zusätzlich zusammen.
Insgesamt 1750 Euro für das Pelikanhaus überreichte Iris Sohn nun an Dr. Martina Klein, Leiterin des Fundraisings der Alexianer. Sie würdigte den Einsatz der Gelsenkirchenerin und ihrer Unterstützer: „Ich freue mich sehr darüber, dass die beteiligten Mitarbeiter*innen und Kunden*innen unser Projekt zu schätzen wissen und danke ihnen herzlich für die Unterstützung.“













 Der Notfalldienst ist über die kostenfreie Rufnummer:
Der Notfalldienst ist über die kostenfreie Rufnummer: